Menu
Selfmonitoring je základom liečby všetkých typov cukrovky. Vďaka pravidelnej kontrole predídete hyper i hypoglykémii, výkyvom glykémií, môžete lepšie nastaviť..

Selfmonitoring je základom liečby všetkých typov cukrovky. Vďaka pravidelnej kontrole predídete hyper i hypoglykémii, výkyvom glykémií, môžete lepšie nastaviť vašu diétu aj pohybový program.
Selfmonitoring - meranie glykémie doma plus tabuľka hodnôt – obsah článku
Udržať hodnoty cukru v krvi v ideálnych hodnotách [1] je základom úspešnej liečby a kompenzácie cukrovky. Drvivá väčšina diabetikov sa nevyhne aspoň občasným výkyvom glykémií a vzniku hypo či hyperglykémie, selfmonitoring je však práve tou pomôckou, ktorá môže týmto nebezpečným stavom predchádzať a eliminovať ich počet. Pozrite sa, aké pomôcky na selfmonitoring môžete využívať, ako často vykonávať meranie cukru v krvi a aké hodnoty glykémie by pre vás mali byť cieľové.
Existuje viacero metód, ako zistiť hladinu glykémie. Pri návšteve lekára vám môže byť odobratá krv zo žily alebo prsta, ktorá je následne odoslaná na rozbor do laboratória.
Druhou často využívanou metódou je laboratórny rozbor moču (spravidla 12/24 hod. alebo ranného), ktorý „zbierate“ počas stanovenej doby a donesiete k lekárovi na kontrolu.
Pri domácom selfmonitoringu máte na výber klasické pomôcky, ku ktorým patrí glukomer a testovacie prúžky na moč, a taktiež jednu menej využívanú metódu, ktorou je kontinuálne meranie cukru v krvi (CGM).
Glukomer je považovaný za najjednoduchší a najpresnejší spôsob selfmonitoringu v domácom prostredí. Väčšina moderných glukomerov funguje na základe elektrochemickej metódy – meranie elektrického prúdu vytvorenom na testovacom prúžku, ktorý je priamo úmerný množstvu glukózy v krvi. Výhodou tejto metódy je len minimálne skreslenie výsledku.
Množstvo krvi, ktoré je postačujúce na jedno zmeranie cukru, sa pohybuje v rozmedzí od 0,3 do 10 mikrolitrov. Krv je spravidla odoberaná z okrajov brušiek prstov pomocou odberového lancetového pera. Rozsah glykémie merateľnej glukomerom je zväčša 1,1 až 33,3 mmol/l. Hladiny pod alebo nad týmito hranicami glukomer zobrazí ako nemerateľné. Pri hypoglykémii pod 1,1 mmol/l ide väčšinou o skratky, ako L, LO či LOW, pri hyperglykémii o skratku Hi alebo H.
Pomocou testovacích prúžkov na moč skontrolujete nielen vašu glykémiu, ale taktiež hodnoty ketolátok či bielkovín. Stanovenie glykozúrie [2] (množstvo cukru v moči) testovacími prúžkami na moč je však iba orientačné.
Výsledky v prvom rade nie sú aktuálne, v rade druhom ich skresľuje viacero faktorov, ako príjem tekutín či užívanie vyšších dávok vitamínu C. Podobné je to aj v prípade merania ketolátok (acetón), ktoré sa v organizme objavujú najmä pri hyperglykémii, a taktiež pri meraní hodnôt bielkovín.
Výhodami selfmonitoringu pomocou testovacích prúžkov na moč je bezbolestnosť a nízka obstarávacia cena (jedno balenie prúžkov kúpite už od cca 4 eur). Táto metóda je však v súčasnosti považovaná za zastaralú a najmä nepresnú.
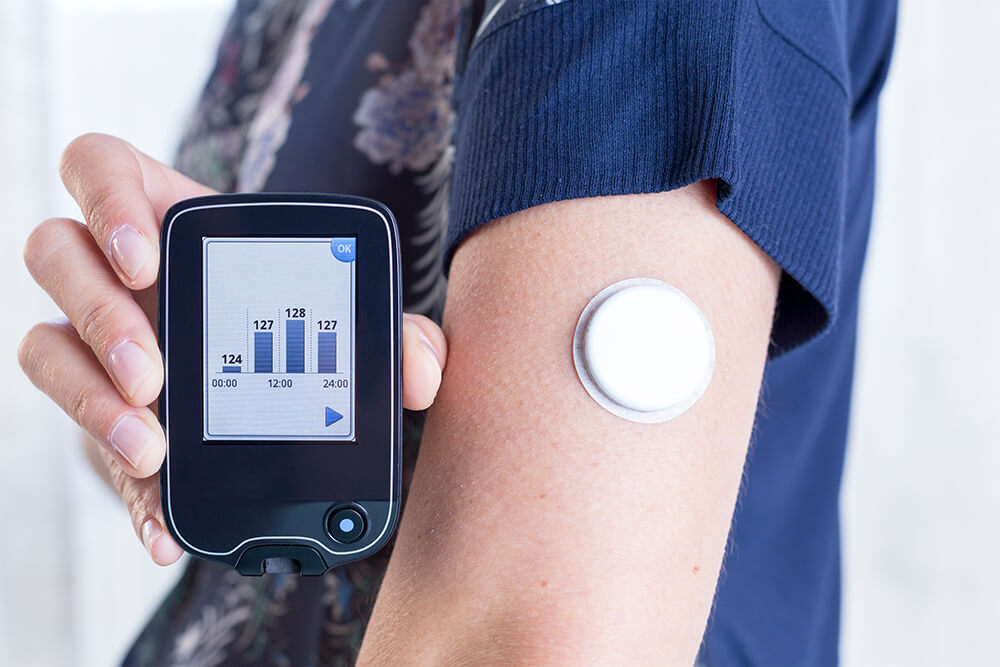
Ide o najlepší, bohužiaľ, i najmenej dostupný spôsob selfmonitoringu. Kontinuálne meranie glykémie alebo tzv. CGM je založené na neustálom a priebežnom meraní cukru v krvi cez špeciálny senzor, ktorý je vpichnutý do ruky či inej časti tela. Glykémia je v tomto prípade meraná spravidla každých 5 minút. Výsledky je možné, v závislosti od konkrétnej pomôcky na CGM, sledovať priebežne alebo až po ich jednorazovom stiahnutí na konci merania.
Kontinuálne meranie väčšinou nie je preplácané zdravotnou poisťovňou. Pri niektorých skupinách diabetikov, napr. tehotné diabetičky, sa však nájdu výnimky. Na Slovensku sú dostupné len senzory, pri ktorých nie je možné glykémiu sledovať priebežne – výsledky sú zo senzora stiahnuté po ukončení merania, ktoré zväčša prebieha 7 dní. Tento typ CGM zvykne odporučiť diabetológ pri častých výkyvoch glykémie alebo počiatočnom nastavení liečby. Jeho cena sa pohybuje okolo 50 eur (jednorazovo na 7 dní).
Druhým spôsobom CGM je používanie inzulínovej pumpy na dávkovanie inzulínu, ktorá je zároveň schopná merať a zobrazovať glykémiu. Niektoré novšie inzulínové pumpy je možné prepojiť s mobilnou aplikáciou a hladiny cukru sledovať priebežne priamo v nej.
V prípade diabetikov, ktorí chcú mať naozaj dokonalý a neustály prehľad o glykémiách, je tu tretia možnosť, a to zakúpenie senzora, ktorý je možné prepojiť s čítačkou aj mobilnou aplikáciou. Takýto 14-dňový senzor je dostupný najbližšie v Čechách za cca 60 eur.
Senzor však nezobrazuje samotné výsledky nameranej glykémie. Preto sa nezaobídete bez čítačky. Na výber máte:
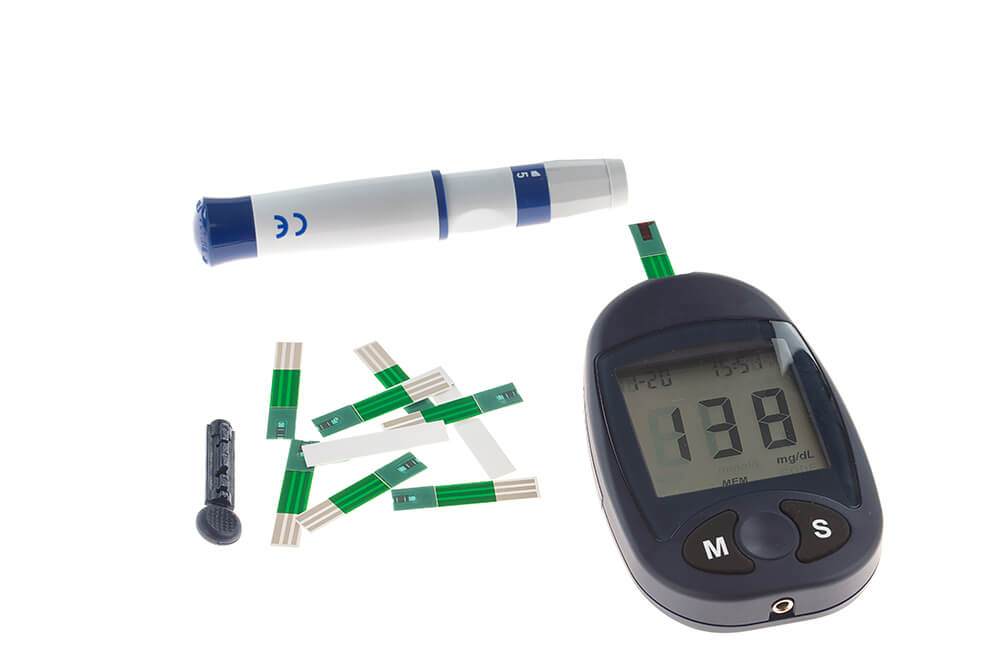
Najviac využívané pomôcky na meranie glykémie sú glukomer, odberové pero, lancety a testovacie prúžky.
Zoznam pomôcok, ktoré potrebujete na meranie glykémie, závisí od toho, akým spôsobom si ju meriate vy. Na výber máte 3 z vyššie spomínaných spôsobov, teda glukomer, testovacie prúžky na moč a senzory alebo inzulínové pumpy na kontinuálne meranie glykémie.
My sa pozrieme bližšie na najvyužívanejší spôsob selfmonitoringu, ktorým je glukomer.
Pri meraní cukru pomocou glukomera sa nezaobídete, logicky, bez glukomera. Ďalšími nevyhnutnými pomôckami sú testovacie prúžky, ktoré musia byť kompatibilné s daným glukomerom, odberové pero a lancety (ihly do odberového pera).
K pomôckam, ktoré však nie sú nevyhnutnosťou, patrí dezinfekcia (sprej alebo špeciálne vlhčené tampóniky) a gázové či vatové sterilné tampóniky na utretie krvi po vpichu. Tieto komponenty môžete nahradiť dôkladným umytím rúk a obyčajnou hygienickou vreckovkou.
Intenzita merania cukru v krvi závisí od viacerých faktorov, najmä od typu liečby [3] a odporúčaní lekára. Pre čo najlepší obraz o priebehu glykémií by mali diabetici 1. aj 2. typu aspoň raz za týždeň absolvovať tzv. veľkú kontrolu, ktorá pozostáva z 5 meraní cukru v krvi glukomerom:
Intenzita každodenného selfmonitoringu závisí predovšetkým od typu liečby diabetu. K najbežnejšie využívaným formám liečby v súčasnosti patrí:
Nutnosť častejšieho selfmonitoringu, ako je bežné, vzniká:
O výhodách a nevýhodách selfmonitoringu sa zvykne polemizovať. Pravdou však ostáva, že ide o nevyhnutnú súčasť liečby cukrovky 1. aj 2. typu [6] [7], ktorá má výrazný a zároveň pozitívny dopad na jej priebeh, kompenzáciu a prípadný vznik i rozvoj diabetických komplikácií [8].
Za nevýhody selfmonitoringu a za dôvody, prečo ho niektorí diabetici nevykonávajú, zvyknú byť označované:
Pokiaľ patríte k odporcom selfmonitoringu, musíme vás sklamať. Všetky vyššie vymenované dôvody sú v skutočnosti nepodstatné, ak si vezmete do úvahy, že obyčajné pichnutie do prsta a necelá minúta času vám môže, doslova, zmeniť život. Zvládanie cukrovky je totiž pri priebežnom prehľade o glykémiách podstatne jednoduchšie [10].
K nevyvrátiteľným výhodám selfmonitoringu patrí:
Nebudeme si klamať, zdravie je alfou a omegou, bohužiaľ, vplývajú naň aj financie. Selfmonitoring síce niečo stojí, zároveň však nehovoríme o tak zásadných investíciách. Balenie s 50 testovacími prúžkami do glukomera stojí v priemere 10 a odberové pero kúpite už od necelých 8 eur.
Cena kvalitných glukomerov sa začína už na 15 eurách. Navyše, za niekoľko drobných naviac môžete vlastniť celú sadu (testovacie prúžky, odberové pero, balíček lanciet, obal). Pamätajte, že nový glukomer si potrebujete zaobstarať maximálne raz za 5 rokov. Po tejto dobe totiž môže dochádzať k nepresnostiam merania cukru v krvi.
Diabetici 1. typu majú v tomto smere výhodu. Väčšinu potrebných pomôcky na kontrolu glykémie im prepláca zdravotná poisťovňa. Cukrovkárom starším ako 18 rokov, ktorí sú liečení intenzifikovanou inzulínovou liečbou, zdravotná poisťovňa aktuálne v plnej výške uhrádza:
Pri diabetikoch 2. typu je to o niečo komplikovanejšie. Miera kompenzácie pomôcok na selfmonitoring zdravotnou poisťovňou sa odvíja od typu liečby, ktorá sa môže výrazne líšiť v závislosti od progresu ochorenia.
Diabetici liečení konvenčnou inzulínovou liečbou majú raz za 5 rokov nárok na glukomer, odberové pero a kontrolný roztok. O niečo horšie je to s testovacími prúžkami. Zdravotná poisťovňa v tomto prípade prepláca len 50 ks prúžkov raz za 2 mesiace, čo platí aj o prúžkoch na moč.
Selfmonitoring je najdrahší pre diabetikov, ktorí neužívajú inzulín v injekčnej forme, čo sa týka drvivej väčšiny „dvojkárov“.
V nasledujúcej tabuľke vám prinášame orientačný prehľad ideálnych cieľových glykémií pri diabete. Pamätajte, že ak vám glykémia „vyletí“ mierne nad ideálnu hodnotu, nie je nutné panikáriť. Vo všeobecnosti sa pri všetkých typoch cukrovky za hornú hranicu, po ktorej prekročení môžeme hovoriť už o miernej hyperglykémií, považuje cukor 10 mmol/l.
Cieľové hodnoty glykémie podľa typu cukrovky |
Ráno nalačno |
Pred jedlom |
90 minút po jedle |
|---|---|---|---|
| Nediabetik | 4,0 až 5,9 mmol/l | 4,0 až 5,9 mmol/l | pod 7,8 mmol / l |
| Cukrovka 1. typu | 5 až 7 mmol/l(u detí – od 4 mmol/l) | 4 až 7 mmol/l | 5 až 9 mmol/l |
| Cukrovka 2. typu | 4 až 6 mmol/l | 4 až 7 mmol/l | pod 8,5 mmol/l |
| Tehotenská cukrovka | 4 až 6 mmol/l | 4 až 7 mmol/l | pod 8 mmol/l |
