Menu
Najčastejšie príznaky cukrovky 1. a 2. typu sa zásadne nelíšia. Rozdielna je najmä intenzita a rýchlosť ich rozvoja. Základom úspešnej liečby cukrovky 1. aj 2. typu je včasná diagnostika.
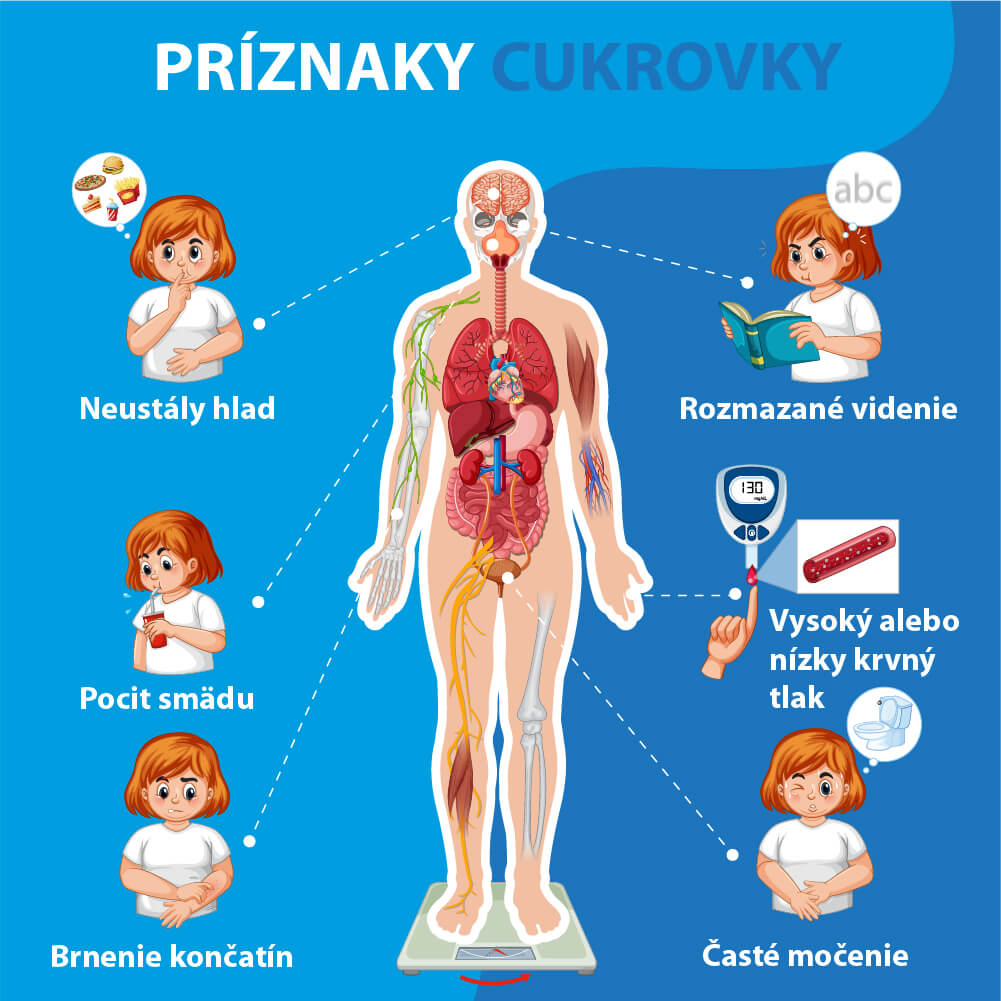
Aby ste sa vyhli vzniku závažných diabetických komplikácií, je potrebné venovať pozornosť príznakom, ktoré môžu signalizovať rozvoj tohto ochorenia. Najčastejšie príznaky cukrovky 1. a 2. typu sa zásadne nelíšia. Rozdielna je najmä intenzita a rýchlosť ich rozvoja.
Najčastejšie príznaky cukrovky 1. a 2. typu – obsah článku
Základom úspešnej liečby cukrovky 1. aj 2. typu je včasná diagnostika. Hyperglykémia, ku ktorej dochádza pri nezistenom, a teda i nekompenzovanom ochorení, totiž vplýva na mnohé orgány a tkanivá, ale taktiež na sekréciu hormónov či obranyschopnosť, čo má na organizmus zásadný, veľmi negatívny a neraz i nezvrátiteľný dopad.
U diabetikov 2. typu pankreas neprodukuje inzulín alebo vznikne inzulínová rezistencia
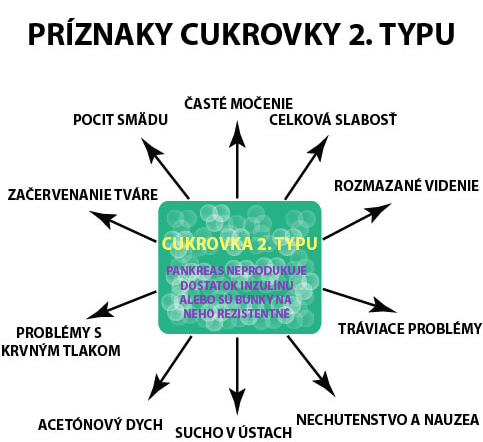
Cukrovka 2. typu vzniká prevažne v dospelosti. Rizikovou skupinou sú ľudia s obezitou, sedavým spôsobom života a taktiež seniori [1]. Táto forma diabetu sa však čoraz častejšie objavuje aj u skupiny mladších osôb.
Na rozdiel od cukrovky 1. typu nejde autoimunitné poškodenie Beta buniek v langherasonvych ostrovčekoch pankreasu, ale o ich zníženú funkciu a postupné odumieranie [2].
Cukrovka 2. typu nie je spôsobená autoimunitnou reakciou organizmu, najdôležitejšiu úlohu zohráva životospráva [3] (do istej miery aj genetika), jej priebeh a príznaky preto zväčša nie sú až tak výrazné.
Ochorenie môže prebiehať dlhé roky bez toho, aby na sebe človek pozoroval akékoľvek jeho prejavy. Dôvodom je, že funkcia Beta buniek v pankrease sa nezníži z večera do rána. Ide o dlhodobý proces.
Avšak to, že človek nepociťuje žiadne zdravotné problémy, neznamená, že je zdravý a že cukrovka nemá na jeho organizmus negatívny dopad [4]. Včasná diagnostika, čo najrýchlejšie nasadenie liečby a správna kompenzácia sú pritom základom úspešného zníženia rizík rozvoja diabetických komplikácií [5]. Príznakom cukrovky 2. typu je preto potrebné venovať pozornosť už v začiatkoch, a to najmä v prípade, ak patríte do niektorej z rizikových skupín [6] [7].
U osôb s nediagnostikovanou cukrovkou stojí za príznakmi, ktoré sa delia na subjektívne a objektívne [8], výhradne hyperglykémia - vysoká hladina cukru v krvi. K hypoglykémii môže dochádzať taktiež, spravidla však až po nasadení liekov, ktoré majú za cieľ znižovať hladinu cukru v krvi.
K subjektívnym príznakom cukrovky 2. typu patrí:
K objektívnym príznakom cukrovky 2. typu patrí:
Časté močenie alebo tzv. polyúria [9] je dôsledkom vysokej glykémie. Obličky v organizme zdravého človeka pri tvorbe moču absorbujú všetok cukor, ktorý však následne nasmerujú späť do krvi. Ak človek trpí diabetom, presnejšie, vysokou glykémiou, obličky sa snažia nadbytočný cukor odfiltrovať z organizmu, preto dochádza k častému močeniu.
Pocit sucha v ústach a nadmerného smädu sú taktiež dôsledkom polyúrie. Hyperglykémia v kombinácii so zvýšenými stratami tekutín spôsobia vzostup osmolarity séra. Tento proces stimuluje osmoreceptory v hypotalame, ktoré podráždia centrum smädu, v dôsledku čoho vzniká polydipsia – nadmerný smäd.
Únava je u diabetikov spôsobená hneď niekoľkými faktormi. Hyperglykémia v prvom rade znemožňuje bunkám získavať dostatok glukózy, ktorá je pre nich hlavným zdrojom energie, preto nemôžu fungovať správne, hladujú, sú „unavené“, čo sa prejaví nedostatkom energie [10].
V dôsledku toho, že glukóza z krvi nemôže vstúpiť do buniek, dochádza u diabetikov aj k pocitu neustáleho hladu.
Neschopnosť glukózy vstúpiť do buniek často vyvoláva u diabetikov neustály hlad

Zjednodušene, organizmus nedokáže skonzumované jedlo premeniť na energiu, mozog preto neustále vysiela signály, aby prijímal potravu.
Druhou možnou príčinou nedostatku energie alebo únavy, ku ktorej však väčšinou dochádza pri dlhodobej hyperglykémii (napr. nediagnostikovaná, zle kompenzovaná cukrovka), je poškodenie krvných ciev v obličkách. Tie nedokážu dostatočne filtrovať krv, v krvi sa hromadia odpadové látky, čo sa okrem iného prejaví aj v podobe pocitu nadmernej únavy.
Príčinou straty váhy u diabetikov je kombinácia nedostatočného účinku inzulínu, ktorý má taktiež silný antikatabolický a anabolický efekt [11], a zhoršený transport glukózy do svalov a tukového tkaniva (do tzv. inzulín-dependentných tkanív). Príčinou straty váhy je teda opäť nedostatok energie v bunkách vymenovaných tkanív. Chudnutie spravidla sprevádza aj vyššie spomenutá únava.
Rozmazané videnie je sprievodným príznakom hyperglykémie, za ktorým stoja 2 faktory. Prvým z nich je poškodenie drobných krvných ciev na sietnici, druhým opuchnutie šošovky.

Ak je hladina cukru v krvi vysoká počas dlhšej doby, šošovka do seba natiahne vodu, čo spôsobí jej opuch.
Rozmazané videnie sa môže objaviť len na jednom alebo na oboch očiach. Niekedy trvá hodiny, inokedy zas len skutočne krátku chvíľku. Dĺžka týchto komplikácií sa odvíja najmä od výšky glykémie a taktiež dĺžky jej trvania. Diabetikov trápi prevažne zhoršené videnie do diaľky, nie je to však nemenné pravidlo.
Spomalené hojenie rán zapríčiňuje celý rad „udalostí“. Ľudia s nediagnostikovanou cukrovkou, a teda pretrvávajúcou hyperglykémiou, majú v krvi nadmerné množstvo cukru, ktorý stojí za chemickými reakciami spôsobujúcimi stiahnutie ciev (zmenšenie ich priemeru).
Zúženými krvnými cievami nemôže krv pretekať v dostatočnom množstvo a v postačujúcej rýchlosti, v dôsledku čoho dochádza k jej zhoršenej cirkulácii. Výsledkom je spomalené hojenie - k rane sa nedostáva dostatok kyslíka a tkanivá sa nehoja tak rýchlo.
Spomalené hojenie rán síce môže predstavovať jeden z príznakov cukrovky 2. typu, tento stav sa však spravidla objavuje až po dlhšej dobe od jej prepuknutia. Súvisiacou komplikáciou je tzv. syndróm diabetickej nohy [12]
Cukrovka má taktiež priamy vplyv na imunitu. Predpokladá sa, že hyperglykémia, resp. nadmerné množstvo cukru v tele, spôsobuje dysfunkciu imunitnej odpovede organizmu. Diabetici sú preto náchylnejší na rôzne druhy infekcií.
U diabetikov dochádza najčastejšie k vzniku kvasinkových infekcií. Ich najvýraznejším prejavom je svrbenie. Cukor totiž vytvára kyslé prostredie, ktoré je ideálne pre rast kvasiniek. U žien sa objavuje najmä vaginálna kvasinková infekcia. Kvasinky sa však môžu usídliť aj v záhyboch kože (slabiny, podpazušie atď.) alebo na iných slizniciach.
Tmavé škvrny na pokožke [13] s názvom acanthosis nigricans sú pomerne častou poruchou pigmentácie kože, ktorá signalizuje prediabetes, avšak aj iné ochorenia. Objavujú sa najmä na záhyboch kože. Tmavé škvrny na pokožke je najčastejšie možné pozorovať na:
Acanthosis nigricans majú silnú zamatovú textúru, môžu spôsobovať svrbenie a nezvyčajný nie je ani charakteristický zápach. Na vznik tejto poruchy pigmentácie sú náchylnejší najmä diabetici s nadváhou. Po diagnostikovaní a správnej kompenzácii cukrovky zvyknú tmavé škvrny na pokožke úplne vymiznúť.
Tmavé škvrny acanthosis nigricans vznikajú v dôsledku nadmerne rýchleho množenia epidermálnych kožných buniek, ktoré je najčastejšie spôsobené práve vysokou hladinou inzulínu v krvi. Vo výnimočných prípadoch môžu byť tieto škvrny taktiež prejavom rakoviny alebo vedľajším účinkom užívania niektorých liekov, napr. hormonálnej antikoncepcie, rastových hormónov, liekov na štítnu žľazu a dokonca i doplnkov výživy pre kulturistov. Všetky tieto lieky totiž môžu spôsobovať nadmernú produkciu inzulínu.
Podráždenosť a iné zmeny nálady spôsobuje vysoká, avšak aj nízka hladina cukru v krvi. Príčinou je viacero faktorov. V prvom rade ide o hormonálnu nerovnováhu, keďže niektoré z hormónov, ktoré regulujú hladinu cukru v krvi, regulujú aj stresové reakcie.
Problémom je taktiež nedostatok energie (cukor sa nedostáva do buniek) a celkové „rozhádzanie“ organizmu. K výraznejším zmenám nálady zväčša dochádza až pri naozaj vysokej glykémii. Samozrejme, odozva organizmu a CNS je u každej osoby veľmi individuálna.
Brnenie v končatinách môže znamenať poškodenie nervov - často sa vyskytuje pri tzv. diabetickej nohe

Za príznakmi, ako je bolesť, necitlivosť či brnenie v končatinách, stojí porucha periférnych nervov, tzv. neuropatia [14], [15].
Neuropatia patrí k neskorším prejavom diabetu.
Predpokladá sa, že k nej po cca 10 rokoch od prepuknutia ochorenia dôjde až u polovice pacientov s diabetom 1. aj 2. typu. Objaviť sa môže, samozrejme, aj skôr.
Spúšťacím faktorom neuropatie sú polyoly, nazývané tiež ako alkoholické cukry, ktorú sa ukladajú pozdĺž nervových membrán, zmeny faktorov zodpovedných za rast nervov a obehové poruchy v nervoch, ktoré zapríčiňujú poškodenie malých ciev.
Cukrovka 1. typu [16] je spravidla diagnostikovaná v detstve a u adolescentov (prepuknutie ochorenia v dospelosti je menej časté).
Cukrovku 1. typu spôsobuje poškodenie pankreasu, presnejšie, poškodenie endokrinnej zložky podžalúdkovej žľazy - Langerhansových ostrovčekov – v ktorých sa nachádzajú 4 typy buniek: Alfa bunky, Beta bunky, Delta bunky a chromofóbne bunky C.
Pri cukrovke dochádza k autoimunitnému poškodeniu Beta buniek, ktoré produkujú hormón inzulín.
U diabetikov 1. typu pankreas neprodukuje žiadny inzulín alebo len veľmi málo.
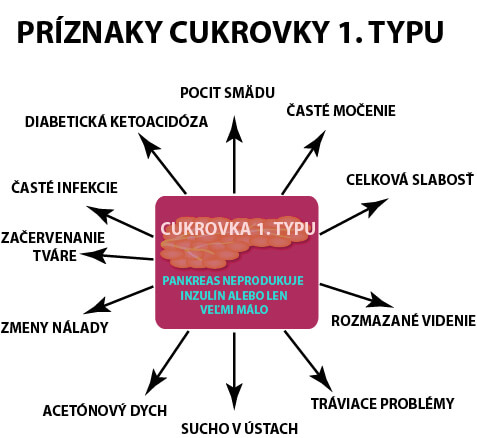
Hlavným rozdielom medzi cukrovkou 1. a 2 typu je obdobie diagnostiky, príčina vzniku samotného ochorenia, no najmä rýchlosť jeho rozvoja. Pri diabete 1. typu dochádza k prvým príznakov podstatne rýchlejšie. Spravidla ide o obdobie niekoľkých týždňov, maximálne mesiacov. Navyše, glykémia môže „vyletieť“ na omnoho vyššie hodnoty (u novodiagnostikovaných osôb s diabetom 1. typu nie je nezvyčajná nameraná glykémia nad 20 a viac mmol/l).
Príznaky cukrovky 1. typu sú totožné s tými, ktoré sa objavujú pri 2. type. Ide o smäd a močenie, nevysvetliteľný úbytok hmotnosti, brnenie končatín, únavu a slabosť, extrémny hlad podráždenosť a iné zmeny nálady, spomalené hojenie rán, časté infekcie či rozmazané videnie. Špecifickým stavom, ku ktorému dochádza najmä pred diagnostikovaním cukrovky 1. typu ( pri cukrovke 2. typu ide skôr o výnimku), je diabetická ketoacidóza.
Diabetická ketoacidóza [17], [18] je spájaná najmä s cukrovkou 1. typu, i keď nie je vylúčené, že sa môže objaviť aj u ľudí s cukrovkou 2. typu. Tento stav súvisí s hyperglykémiou (najmä skutočne vysokou a pretrvávajúcou).

Už niekoľkokrát sme hovorili o tom, že pri vysokej glykémii sa v organizme síce nachádza veľké množstvo cukru, ktorý však bunky nedokážu prijať, zužitkovať a premeniť na energiu. Telo preto začne na výrobu „paliva“ rozkladať tukové tkanivo. Tento proces stojí za zvýšenou tvorbou tzv. ketolátok v pečeni a následným nahromadením kyselín – ketónov, konkrétne acetoacetátu a 3-hydroxybutyrátu, v krvnom obehu.
K prejavom diabetickej ketoacidózy [19] patrí:
Dýchavičnosť alebo tzv. Kussmaulovo dýchanie [20]
